Synonyma: degenerativně-destruktivní patologie pohybového aparátu, patologie pohybového aparátu.
Kód ICD-10: M42.
Osteochondróza je degenerativně-destruktivní léze páteře, která postihuje meziobratlové ploténky, vazivový a kloubní aparát a také těla obratlů. Patologie vyvolává nestabilitu a zakřivení obratlů s rozvojem syndromu akutní bolesti. Léčba zahrnuje odstranění zánětlivého syndromu užíváním NSAID a chondroprotektorů ke zpomalení procesů destrukce kostí.
Osteochondróza se vyskytuje v důsledku destrukce kostních a kolagenových struktur. Kromě toho je patologie doprovázena poruchami metabolismu minerálů, což způsobuje ztrátu síly kostní tkáně. To vede k posunu meziobratlových plotének, narušení celistvosti kloubů a obratlů. Onemocnění je náchylné k progresi. Při absenci terapie postupuje osteochondróza, což přispívá ke špatnému oběhu a výskytu bolestí hlavy. V některých případech může léze vést k kýle.
Jak častá je osteochondróza?
Nemoc je poměrně častá. Podle WHO tato patologie postihuje 45 až 85 % světové populace. Osteochondróza se většinou vyvíjí u lidí ve věku 30-35 let. V některých případech se onemocnění rozvíjí u lidí mladšího věku. Ženy i muži onemocní stejně často.
Typy a stadia osteochondrózy
Klasifikace osteochondrózy podle stupně poškození páteře:
- polysegmentální (rozšířený);
- křížový;
- bederní;
- truhla;
- krční.
Klasifikace podle radiografických změn:
- Stádium 0 – žádné změny na meziobratlové ploténce.
- 1. stadium – převážně vnitřní trauma ploténky s drobnými změnami.
- 2. fáze – výrazné poškození vnitřní části disku při zachování vnějšího povrchu.
- 3. stadium – poškození celé ploténky: trhliny se šíří na vnější povrch ploténky, což může vést k jejímu vytlačení do meziobratlového prostoru.
Klasifikace podle funkčních a klinických projevů:
- 1. stadium – funkční aktivita postiženého segmentu je zachována, v místě léze je zaznamenána mírná bolestivost.
- 2. stadium – následkem subluxací obratlových těl, uskřípnutí nervových zakončení a protruze ploténky se začíná narušovat fungování páteře. Bolest v místě léze se zvyšuje.
- 3. stadium – v důsledku deformace páteře vznikají výhřezy meziobratlových plotének. Bolest se stává intenzivnější.
- 4. stadium – pacient prakticky ztrácí schopnost pohybu. Pohyblivost segmentu páteře prakticky chybí a je zjištěno výrazné svalové napětí. Postižení je zaznamenáno.
Klinická stadia osteochondrózy
Jak se patologický proces vyvíjí, přináší řadu změn charakterizovaných určitými příznaky.
- Preklinické stadium osteochondrózy (1. stupeň). Jsou zaznamenány drobné změny. Bolest se objevuje a zvýrazní při ohýbání a otáčení, cítíte rychlou únavu a napětí zádových svalů. Pro korekci stačí kurz chondroprotektorů a pravidelný systém cvičební terapie.
- Klinické stadium osteochondrózy (2. stupeň). Je zjištěna nestabilita mezi obratli. Bolest se stává intenzivní, vyzařuje do paží, ramen nebo dolních končetin, zesiluje při otáčení a ohýbání. To je způsobeno poklesem výšky meziobratlových plotének. Pacienti uvádějí únavu, zmatenost, bolesti hlavy a sníženou výkonnost. Léčba zahrnuje farmakologická činidla, masti, fyzioterapeutickou korekci a systém cvičební terapie.
- Tvorba herniálního výčnělku (3. stupeň). Bolest nabývá na intenzitě a projevuje se nejen v místě léze, ale i v místech možného ozáření. Svaly začnou ztrácet dynamickou sílu, končetiny znecitliví. Jsou detekovány herniované meziobratlové ploténky. Pohyblivost páteře se snižuje. Pacienti mají obavy ze slabosti a závratí. Je nutné vyřešit otázku chirurgické intervence.
- Zničení meziobratlových plotének (4. stupeň). Disky začínají být nahrazovány pojivovou tkání. Léze může zahrnovat několik vertebrálních segmentů. Stupeň zničení v nich se však může lišit. Objevuje se nekoordinace pohybů, zvýšené bolesti hlavy a závratě a objevuje se tinnitus.
Příčiny
Hlavní příčiny vývoje osteochondrózy.
- Nadměrná tělesná hmotnost.
- Poruchy výživy: nedostatek potravin obsahujících vápník a vitamín D.
- Špatné držení těla a doprovodná patologie pohybového aparátu (ploché nohy, revmatismus, skolióza, lordóza a kyfóza).
- Fyzická nečinnost: sedavé zaměstnání, nedostatek fyzické aktivity.
- Traumatické poranění páteře.
- Nadměrná fyzická aktivita, která poškozuje tělesné tkáně.
- Genetická predispozice k rozvoji onemocnění.
- Nesprávná tvorba tkáně muskuloskeletálního systému.
Existuje značné množství rizikových faktorů pro vznik osteochondrózy, které, pokud existuje predispozice, mohou spustit nástup onemocnění.
Hlavní jsou následující:
- Dlouhodobá a častá hypotermie.
- Degenerace tkání související s věkem.
- Nemoci nožní klenby, které vedou k přetěžování páteře.
- Metabolické poruchy (ztráty chondroitinu a glukosaminových sloučenin související s věkem).
- Chronické přetěžování páteře v důsledku dlouhodobého nošení nepohodlné a těsné obuvi.
- Rizikové faktory povolání (práce ve vynucené poloze, škubání tělem a časté otáčení, zvedání těžkých břemen).
- Vlastnosti mikroklimatu: kombinace vysoké vlhkosti a nízké teploty.
- Náhlé ukončení sportovních aktivit a omezení fyzické aktivity.
- Častý stres, nervové napětí, které způsobuje křečovou činnost svalů deformujících páteřní segment.
Vývoj patologie
Výše uvedené faktory způsobují nadměrné namáhání obratlů. To vede ke svalovému spasmu. Dochází k poruchám v systémové cirkulaci, narušuje se účinnost metabolických procesů - tvoří se degenerativní změny.
Meziobratlové ploténky se deformují a ztenčují a začínají vyčnívat za páteř.
Existují čtyři hlavní fáze vývoje osteochondrózy.
- První fáze. Snižuje se množství vlhkosti obsažené v jádru meziobratlové ploténky. Zplošťuje se, což má za následek menší prostory mezi obratli. Chrupavka se začíná pokrývat drobnými prasklinami. V první fázi vzniku onemocnění pacient zpravidla nemá žádné bolesti.
- Druhá fáze. Jak se meziobratlový prostor smršťuje, vazivový a svalový aparát se začíná spasmovat. To přispívá k nadměrné pohyblivosti segmentu páteře a jeho posunu.
- Třetí fáze. V důsledku progrese degeneračních procesů dochází k protruzi (extruzi) ploténky a subluxaci obratlových těl.
- Čtvrtá fáze. V meziobratlovém prostoru se začínají tvořit osteofyty (kostní trny). Částečně stabilizují patologicky pohyblivý segment páteře a zabraňují dislokacím. Postupem času se jejich počet výrazně zvyšuje. To vede k téměř úplné ztrátě pohyblivosti páteře. Současně začnou být zraněny nervy a cévy umístěné v blízkosti obratlů.
Příznaky osteochondrózy v různých částech
Příznaky osteochondrózy mají přísný vztah k oblasti poškození segmentu páteře a závažnosti poškození.
Poškození krční páteře
Kromě bolesti v krku pacienti často uvádějí následující nespecifické příznaky:
- Snížená zraková ostrost.
- Zvonění a hluk v uších.
- Závrať.
- Vzhled barevných skvrn před očima a blikání „mouch“.
- Zvýšení krevního tlaku.
- Snížená sluchová ostrost.
- Noční spánková apnoe (chrápání).
- Parestézie (porucha citlivosti) na horních končetinách, krku a kůži obličeje.
- Změna síly hlasu.
- Záchvaty mdloby.
- Bolesti hlavy v parietální, temporální a okcipitální oblasti. Zesiluje při pohybu.
Poškození hrudní páteře
- Silná bolest mezi lopatkami.
- Bolest při hlubokých, ostrých nádechech.
- Parestézie (znecitlivění) kůže zad, břicha a hrudníku.
- Obtížné zvedání horních končetin.
- Bolest v oblasti srdce po dlouhou dobu. Povaha je ostrá, bodavá, akutní, má specifický bod bolesti, na který může pacient ukázat.
- Obtížnost ohýbání.
Osteochondróza bederní a sakrální páteře
- Lumbodynie – bolest bederní a křížové páteře, vyzařující do dolních končetin. Může zesílit pohyby v postiženém segmentu.
- Hyperhidróza (zvýšené pocení).
- Pocit chladu v dolních končetinách při příjemné tělesné teplotě.
- Neustálé napětí v korzetu bederního svalu.
- Pocity mravenčení a plazení v dolních končetinách.
- Změny potence u mužů.
- Nepravidelnost menstruačního cyklu u žen.
Při dlouhém průběhu osteochondrózy postižené segmenty zpravidla rostou společně. V tomto případě jsou hlavními příznaky potíže s pohyblivostí a výrazně se snižuje bolest.
Vlastnosti u žen a mužů
Neexistují žádné významné rozdíly v průběhu osteochondrózy u mužů a žen. Pouze další autonomní příznaky se liší na pozadí bederních lézí. U mužů může být proces doprovázen sexuální dysfunkcí, u žen nepravidelným menstruačním cyklem. V době menopauzy mohou ženy pociťovat závažnější příznaky cervikální osteochondrózy. To je způsobeno důsledky hormonální dysfunkce, která způsobuje další vazokonstrikci.
S čím lze zaměnit osteochondrózu?
- Ankylozující spondylitida nebo ankylozující spondylitida. Je charakterizována postupným vzestupným poškozením páteře se srůstem páteřních segmentů. Vede k nedostatečné pohyblivosti.
- Revmatismus. Zpravidla je doprovázena poškozením srdečních chlopní a velkých kloubů.
- Revmatoidní artritida. Kromě lézí malých kloubů rukou a nohou mohou být detekovány léze ledvin.
- Urolitiáza, adnexitida. Bolest může vyzařovat do bederní páteře. K objasnění diagnózy je nutné ultrazvukové vyšetření.
- Ischemická choroba srdeční. Holterovo monitorování je nutné k vyloučení ataků anginy pectoris, připomínající bolest způsobenou hrudní osteochondrózou.
Průzkumy
- Klinický pohovor a vyšetření lékařem. Umožňuje stanovit příznaky, vyloučit doprovodné patologie a vybrat potřebná diagnostická vyšetření.
- Rentgenový snímek páteře. Umožňuje určit povahu změn na tělech obratlů, posoudit stupeň zúžení kloubní štěrbiny, přítomnost a velikost osteofytů.
- MRI (magnetická rezonance) zobrazuje kostní struktury a herniované výběžky meziobratlových plotének.
- CT (počítačová tomografie) má méně informativní rozlišení než MRI. Je obtížné určit přítomnost a velikost herniálního výčnělku.
- Duplexní ultrazvukové skenování. Metoda se používá, když je nutné identifikovat aterosklerotické vaskulární léze. Hodnotí se rychlost průtoku krve a přítomnost zúžení úhlového lůžka.
- Myelografie je rentgenová vyšetřovací metoda s použitím kontrastní látky. Umožňuje určit přítomnost kýly.
Metody výzkumu osteochondrózy jsou převážně instrumentální, protože laboratorní diagnostika neodhalí významné změny. K provedení diferenciální diagnostiky s řadou revmatologických patologií (revmatismus, ankylozující spondylitida, revmatoidní artritida, osteoporóza) se doporučuje provést řadu vyšetření: CBC, ESR, CRP, urea, revmatoidní faktor, ASL-O, fibrinogen, koncentrace vápníku v krvi.
Léčebné metody
Drogová terapie
Zahrnuje léky proti bolesti a protizánětlivé léky ve formě injekcí a tablet. Lokálně se aplikují masti a krémy. Jejich počet je vybrán v závislosti na závažnosti bolestivého syndromu.
Chondroprotektory se používají k léčbě osteochondrózy. Výhodné jsou kombinované přípravky s kombinací chondroitinu a glukosaminu. Chondroitin obnovuje kloubní povrch, podporuje regeneraci kostní tkáně, zatímco glukosamin podporuje regeneraci vazivového aparátu. Tyto léky vyžadují kúru nejméně 3 měsíce, 2krát ročně.
Fyzioterapie
Používají se laserové korekční techniky, elektroforéza a fonoforéza, magnetoterapie a nízkofrekvenční proudy. To umožňuje snížit bolest v postiženém segmentu a prodloužit možnost funkční aktivity páteře.
Terapeutické cvičení
Dobře zvolený tréninkový systém umožňuje posílit vazivový a svalový aparát. Tím se zabrání tvorbě herniálních výběžků a rozvoji subluxací. Také normalizuje metabolismus v meziobratlových ploténkách a zlepšuje místní krevní oběh.
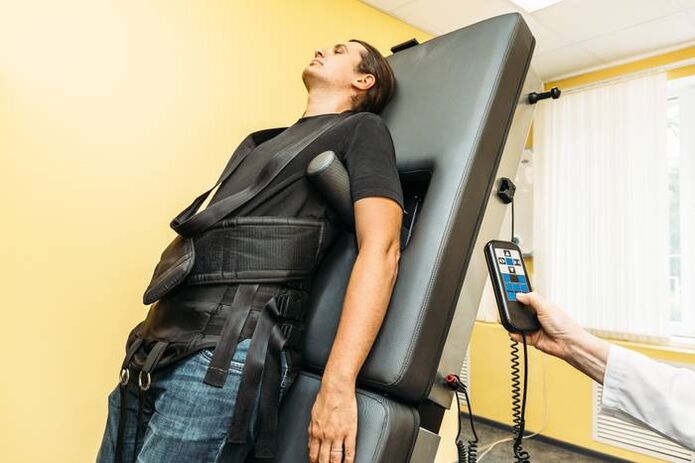
Extenze páteře (trakce)
Mimo období exacerbací se využívá kosterní trakce pomocí moderního vybavení. To pomáhá udržovat elasticitu vazivového aparátu a vzdálenost mezi obratli. Toto opatření umožňuje zachovat elasticitu svalové kostry zad.
Masáž
Odstraňuje křečovou činnost páteřních svalů. To vede ke snížení příznaků bolesti, normalizuje prokrvení a vede k posílení pohybového aparátu (vazy a svaly).
Reflexní terapie
Umožňuje snížit příznaky ohniskové bolesti ovlivněním určitých reflexních zón.
Pro dosažení klinického účinku je nutné pravidelné používání těchto metod v kombinaci.
Chirurgická léčba osteochondrózy
Používá se v případě neúčinnosti konzervativní terapie.
V případě intervertebrální kýly je vhodnější mikrochirurgická terapie.
Odstranění postiženého disku a nahrazení implantátem. To vám umožní obnovit meziobratlovou vzdálenost a odstranit příznaky osteochondrózy.
Komplikace a prognóza
- Záchvaty migrény.
- Zúžení (stenóza) páteřního kanálu.
- Vegeta-vaskulární dystonie je zvýšení aktivity sympatického nervového systému, což vede k nárůstu krevního tlaku.
- Radikulitida je zánět nervových zakončení.
- Ischias – bolest dolních končetin a hýždí spojená s poškozením sedacího nervu.
- Lumbago je syndrom silné bolesti v bederní oblasti.
- Schmorlova kýla je posunutí meziobratlové ploténky do dutiny samotného obratle.
S integrovaným přístupem: kombinace farmaceutických metod, fyzioterapeutické korekce a metod fyzikální terapie může výrazně snížit progresi onemocnění.
Prevence
- Udržování správného držení těla.
- Vyhýbání se fyzické nečinnosti.
- Prevence poranění páteře a zvedání těžkých břemen.
- Nákup ortopedického ložního prádla.
- Pokud je poloha během práce nepohodlná, doporučuje se nosit speciální korzet.
- Provádějte fyzikální terapii zaměřenou na udržení aktivity zádových svalů.
- Vyhýbání se hypotermii.
























